Punajäkälä (lichen planus) on yleinen ihon, limakalvojen, hiuspohjan ja kynsien tulehduksellinen ihosairaus. Sitä tavataan sekä miehillä että naisilla yleisimmin 30–60 vuoden iässä. Lapsilla se on harvinainen.
Esiintyvyydeksi on arvioitu 0,1–1,3 %. Suomalaisessa naisväestössä vuosina 2003–2012 sitä tavattiin eniten 65–69-vuotiailla (64/100 000 naisvuotta).
Punajäkälän ilmaantumisen syytä ei toistaiseksi ole aukottomasti selvitetty. Taudin aiheuttaa immuunijärjestelmän haitallinen aktivoituminen.
Perinnöllisyys saattaa liittyä punajäkälään. Lisäksi on tutkittu altistavia tekijöitä, joita vaikuttaisivat olevan C-hepatiitti ja jotkin autoimmuunitaudit.
Punajäkälä voi ilmaantua vain yhteen kehon osaan tai useammalle alueelle joko yhtäaikaisesti tai peräkkäin. Tautia esiintyy useana alatyyppinä, joiden oireet ovat erilaiset.
Ihossa punajäkälä oireilee kutisevina liilan värisinä papuloina tyypillisesti ranteissa, nilkoissa ja alaselässä. Tauti yleensä katoaa 6–18 kuukauden kuluessa mutta voi uusiutua myöhemmin.
Limakalvojen punajäkälä
Punajäkälä voi esiintyä pelkästään limakalvoilla – useimmiten suussa. Toisin kuin ihossa limakalvoilla taudinkulku on usein krooninen ja vaihteleva.
Suun punajäkälää tavataan 1–2 prosentilla väestöstä, enemmän naisilla kuin miehillä. Tavallinen oire on kirvely ja polttelu, jota pahentavat happamat ja mausteiset ruoat sekä suunhoitovalmisteet, kuten hammastahna. Oireena voi myös olla verenvuoto hampaita harjatessa. Nielemisvaikeudet ja palan tunne kurkussa voivat viitata ruokatorven vaurioihin.
Suussa punajäkälä esiintyy yleisimmin symmetrisesti poskien, ikenien ja kielen alueella. Retikulaarisen alatyypin, joka on yleisin punajäkälän alatyyppi oire on vaalea juostemainen verkkokuvioitus (Wickhamin striat). Tämä tyyppi ei vaadi hoitoa, mutta säännöllinen seuranta on tarpeen.
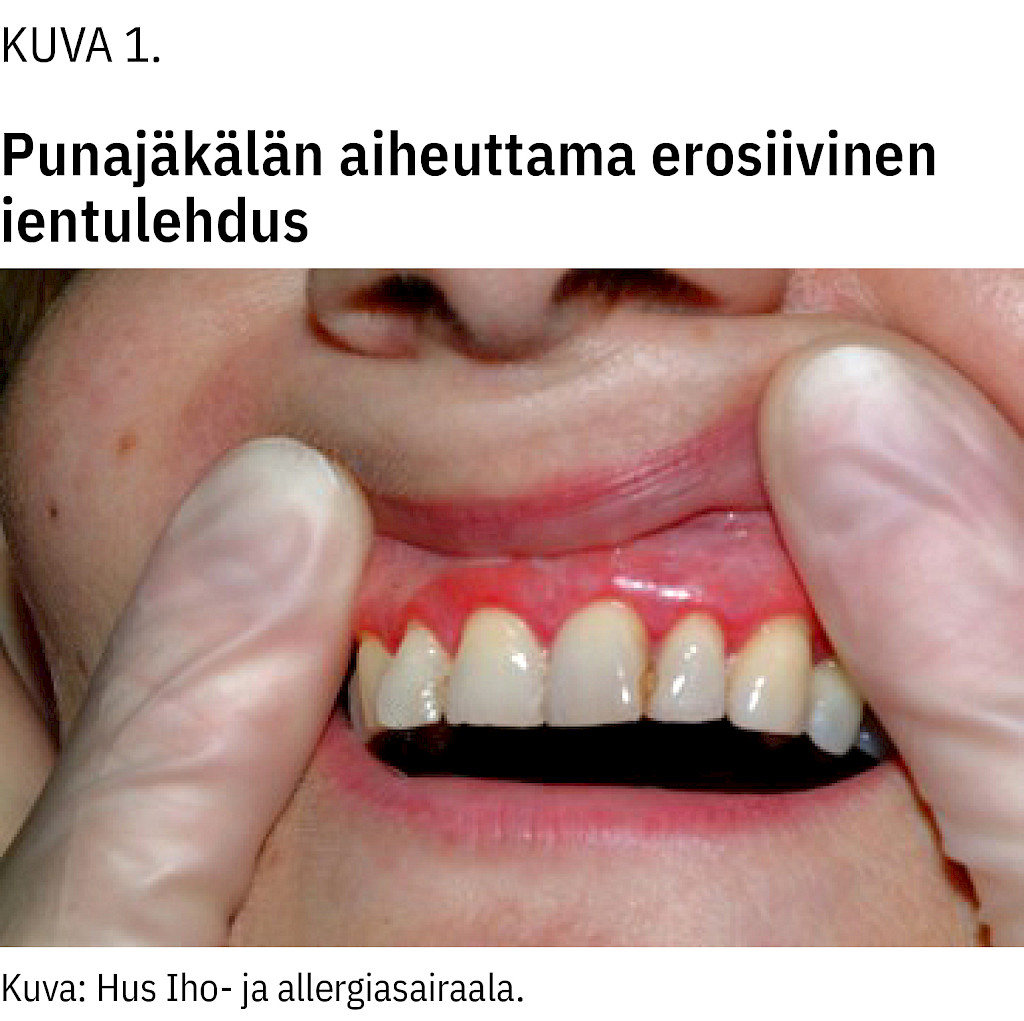
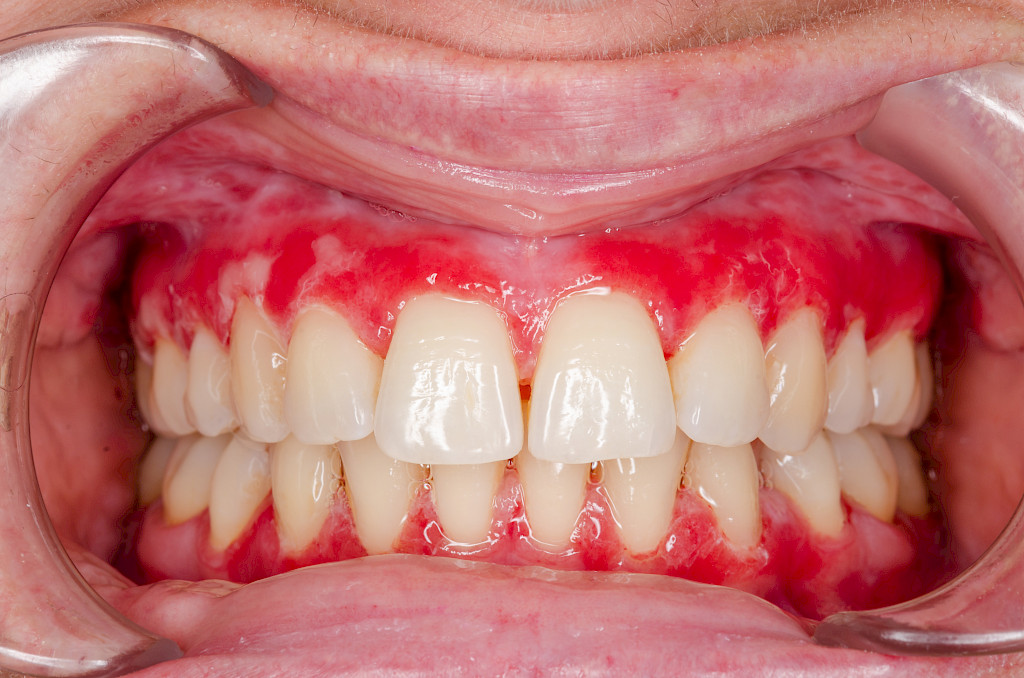
Oireinen suun limakalvon punajäkälä saattaa viitata erytematoottiseen ja erosiiviseen alatyyppiin, joka aiheuttaa haavaumia ja ientulehdusta (kuva 1). Suussa voi esiintyä myös plakkimaista ja rakkulaista punajäkälää.
Yli puolella ihon punajäkälää sairastavista on löydöksiä myös suussa poskien limakalvoilla ja kielessä. Joka neljännellä suun punajäkälää sairastavalla naisella todetaan myös genitaalialueen muutoksia, mutta miehistä vain noin viidellä prosentilla. Suun punajäkälää sairastavilta tuleekin kysyä ihon ja genitaalialueen oireista.
Diagnostiikka
Ihon punajäkälä diagnosoidaan yleensä oireiden ja tutkimuksen perusteella. Limakalvon punajäkälässä diagnoosin teko pelkkien kliinisten löydösten perusteella ei useinkaan ole aukotonta, ja siksi kudosnäytteen ottoa suositellaan.Diagnoosia tukevat punajäkälämuutokset ihossa tai muulla alueella.
Hoito
Eurooppalaisen hoitosuosituksen mukaan sekä ihon että limakalvojen punajäkälän ensisijaisena hoitona käytetään vahvoja tai erittäin vahvoja kortikosteroidivoiteita (beetametasoni, mometasoni, klobetasoli). Hoito aloitetaan tiiviillä annostelulla kerran päivässä. Annostelua harvennetaan jatkossa.
Erittäin haastavassa, paikallishoidolle reagoimattomassa limakalvojen punajäkälässä paikallishoidon rinnalle voidaan harkita systeemistä immunosuppressiivista lääkitystä (esim. kortikosteroidi, metotreksaatti, asitretiini, siklosporiini, atsatiopriini). Hoito aloitetaan erikoissairaanhoidossa, ja se vaatii säännöllistä seurantaa.
Seuranta
Limakalvojen punajäkälää suositellaan seuraamaan vuosittain asiaan perehtyneen lääkärin vastaanotolla. Seurannassa oleellista on saada tauti pidettyä mahdollisimman vähäoireisena ja -löydöksisenä riittävällä ylläpitohoidolla. Näin maksimoidaan potilaiden elämänlaatu ja minimoidaan arpikomplikaatioiden synty. Löydösten dokumentointi valokuvaamalla on nykypäivää ja mahdollistaa tarkan seurannan.
Limakalvojen punajäkälän syöpäriskistä on keskusteltu vuosia. Suun alueen punajäkälään näyttää liittyvän noin 1 %:n syöpäriski.
Lopuksi
Limakalvojen punajäkälä haastaa potilasta ja hoitavaa tahoa. Tauti on pitkäaikainen, välillä voimakasoireinen ja vaikuttaa usein moninaisesti elämään. Diagnoosiin pääsy saattaa olla mutkikasta ja sopivan hoidon löytäminen ja toteuttaminen hankalaa.
Potilaat hyötyvät varhaisesta diagnoosista ja hoidon aloituksesta.
Artikkeli perustuu Lääkärilehden verkkosivulla julkaistuun artikkeliin .
Kirjoittajat:Pia Halonen LT, naistentautien ja synnytysten erikoislääkäriHus Naistentaudit ja synnytykset, Naistenklinikka ja Helsingin yliopisto
Eija Hiltunen-Back LT, dosentti, iho- ja sukupuolitautien erikoislääkäriHus Tulehduskeskus, Iho- ja allergiasairaala ja Helsingin yliopisto





